Giám sát chất lượng chẩn đoán và điều trị: Một trong những khâu chìa khóa để PCSR
Tại sao phải đặt ra vấn đề giám sát chất lượng chẩn đoán và điều trị? Chương trình quốc gia phòng chống sốt rét có được những thành quả và thành công nhất định đến hôm nay nhờ vào rất nhiều nhân tố kể cả nhân lực lẫn vật lực tập trung vào nhiều lĩnh vực và khía cạnh vô cùng quan trọng, như là dịch tễ học, côn trùng học, ký sinh trùng,…và tự thân công tác phát hiện sớm và chẩn đoán kịp thời ca bệnh sốt rét cũng không phải là một ngọai lệ. Công tác chẩn đoán và điều trị đã góp phần rất lớn vào các thành quả của chương trình phòng chống sốt rét, và là khâu then chốt góp phần làm giảm số mắc, số chết và không để dịch sốt rét xảy ra. Nhiều năm qua, tình hình sốt rét có xu hướng giảm và đặc biệt đã giảm đáng kể tại một số vùng trước đây được xem là rất nghiêm trọng, chính vì điều đó đã khiến không ít người, kể cả nhân viên y tế đều chủ quan và đã duy trì hoạt động không còn hiệu quả như trước, thậm chí thực trạng càng ít đối mặt với bệnh sốt rét thì hậu quả dẫn đến “mai một” nhiều kiến thức về sốt rét là khó tránh khỏi.
Sự thay đổi về mặt tổ chức, không ổn định về nhân lực, lẫn vật lực trong hệ thống y tế, nhất là tuyến y tế cơ sở (YTCS) và nhân lực chuyên trách điểm kính hiển vi (KHV) cũng như cán bộ chuyên trách chương trình sốt rét đã đưa đến nhiều cán bộ y tế mới không kinh nghiệm đối mặt với sốt rét nên hoạt động chưa đạt yêu cầu. Ngoài ra, tại tuyến y tế cơ sở, nhiều cán bộ y tế (CBYT) phải chuyên trách nhiều chương trình và hoạt động cùng lúc, nên chưa thật sự có thời gian để bao phủ mảng phòng chống sốt rét tại địa phương. Do vậy, công tác giám sát chất lượng về phát hiện, chẩn đoán và điều trị sốt rét tại các tuyến nhằm từng bước củng cố, tập huấn “càm tay chỉ việc” tại chỗ, chia sẻ kinh nghiệm giữa các tuyến, từng bước nâng cao và duy trì các yếu tố bền vững trong hệ thống chẩn đoán và điều trị sốt rét là việc làm cần thiết, không những giúp bảo vệ thành quả mà còn sớm giúp cho chiến lược loại trừ sốt rét của mỗi quốc gia càng sớm hơn.
Với các tuyến giám sát vế chất lượng chẩn đoán và điều trị tuyến từ Trung ương đến tuyến y tế xã, thu thập số liệu theo quy trình điều tra ngang phân tích và hồi cứu số liệu liên quan đến công tác phát hiện, chẩn đoán và điều trị sốt rét tại các đơn vị như Trung tâm Phòng chống Sốt rét – KST – CT tỉnh/ Trung tâm y tế dự phòng tỉnh; trung tâm y tế dự phòng huyện (TTYTDP huyện) hoặc Ban Y tế dư phòng huyện (Ban YTDP huyện), Bệnh viện đa khoa trung ương /tỉnh (BVĐK TƯ/ tỉnh), bệnh viện đa khoa thành phố (BVĐK thành phố), Bệnh viện đa khoa tư nhân (BVĐKTN), Bệnh viện đa khoa huyện (BVĐK huyện), trạm y tế xã (TYT xã) của các tỉnh, thành phố của 15 tỉnh trong khu vực miền Trung Tây Nguyên từ năm 2007 đến tháng 2010.
Một số kết quả ghi nhận qua công tác giám sát
Với địa bàn khu vực 15 tỉnh, thành phố khu vực miền Trung-Tây Nguyên số bệnh nhân sốt rét, số ca có ký sinh trùng sốt rét (KSTSR), …đều hằng năm cao so với các vùng khác trong cả nước. Trong cơ cấu ký sinh trùng loài P. falciparum vẫn chiếm ưu thế , trong khi đó P.vivax và P.malariae chỉ chiếm một tỷ lệ khiêm tốn và một số trường hợp nhiễm phối hợp, gồm P. falciparum + P. vivax hoặc P. falciparum + P. malariae; phần lớn số ca này được phát hiện, chẩn đoán và điều trị ngay tại tuyến xã và tuyến huyện; số bệnh nhân tập trung tại tuyến bệnh viện tỉnh và trung ương ít hơn nhưng là các trường hợp mắc sốt rét nặng và có thể sốt rét ác tính (SRAT). Đặc biệt, gần đây một số bệnh viện đa khoa tư nhân thuộc các tỉnh, thành tiếp nhận và giải quyết khá nhiều ca bệnh sốt rét và đó cũng là giảm đi gánh nặng bệnh tật sốt rét tại các tuyến điều trị của công lập cho tỉnh nhà.
Một điều đáng lưu ý trong thời gian qua, tình hình sốt rét đã giảm đi đáng kể, nhưng trong nhiều báo cáo bên cạnh một số đơn vị chẩn đoán và điều trị sốt rét theo đúng quy chuẩn và tuyệt đối tầm soát cũng như cố tìm ra ký sinh trùng sốt rét qua nhiều lần xét nghiệm trước khi đưa ra quyết định điều trị cho thấu đáo, thì vẫn còn nhiều đơn vị y tế có số bệnh nhân sốt rét có KSTSR (+) so với số bệnh nhân sốt rét lâm sàng (SRLS) chênh lệch quá lớn (có thể nói cao gấp 10 -15 lần) và số này tập trung chủ yếu tuyến huyện và xã. Tại tuyến điều trị y tế xã (YTX), số bệnh nhân sốt rét (BNSR) theo thống kê lớn hơn nhiều lần so với số BNSR có KSTSR (+), có nghĩa số ca SRLS nhiều và sử dụng thuốc vì thế có vẻ chưa phù hợp. Số liều thuốc cho việc điều trị bênh nhân và cấp tự điều trị cũng chưa hợp lý và lý giải chưa giải thích thỏa đáng nhiều trường hợp giữa ranh giới 2 thuật ngữ “cấp thuốc tự điều trị” và “cấp thuốc cho bệnh nhân về nhà uống sau khi đã được chẩn bệnh”,… Nên con số thống kê báo cáo cuối tháng có sự nhầm lẫn và vô hình dung lại làm “đội” con số bệnh nhân sốt rét lên quá cao và điều trị không cần thiết đặt ra.
Qua công tác và ghi nhận ban đầu cho thấy phần lớn số ca bệnh sốt rét 3 năm qua được chẩn đoán và điều trị đúng theo Hướng dẫn và phác đồ của Bộ Y tế ban hành năm 2007 và năm 2009. Một số đơn vị đã triển khai áp dụng phác đồ mới 2009 toàn diện, một số khác vẫn chưa kịp tập huấn phác đồ mới (2009), nhưng đến năm 2010 thì tất cả các tuyến đã được tập huấn về Hướng dẫn Chẩn đoán và điều trị sốt rét mới năm 2009 (theo Quyết định số 4605/QĐ-BYT ra ngày 24 tháng 11 năm 2009). Kết quả tổng kết cho thấy vẫn còn 4% (1 - 7%) số bệnh án điều trị chưa đáp ứng đầy đủ về chẩn đoán, điều trị, quản lý và chăm sóc một ca bệnh sốt rét (gồm sốt rét thường, sốt rét ác tính). Kết quả kiểm tra xét nghiệm lam máu dều đạt điểm khá trở lên, song có một số trường hợp cán bộ mới vẫn còn sai sót nhất định -qua soi bộ lam chuẩn của đoàn công tác đưa ra tại các tuyến y tế tỉnh, huyện và xã.
Lẽ ra, mạng lưới kính hiển vi hoạt động chính phục vụ cho công tác xét nghiệm hiện nay chưa phủ khắp thì công tác bảo quản và duy trì, bảo đảm chất lượng xét nghiệm kính hiển vi càng phải tối đa, song qua thực tế kiểm tra công tác bảo quản KHV đạt yêu cầu cũng chỉ 87%. Số sách ghi chép tại một số tuyến, đặc biệt tuyến y tế xã chưa đúng, hoặc chưa đầy đủ, không đúng quy định. 95% cơ sở y tế có sẵn và đủ các loại thuốc sốt rét thiết yếu, nghĩa là còn 5% đơn vị vẫn chưa nhận đủ cơ sở thuốc sốt rét để sẵn sàng đối phó với sốt rét (nếu có).
Chất lượng phát hiện và chẩn đoán sốt rét tại các tuyến
Hoạt động điểm kính và chẩn đoán bệnh sốt rét tại các tuyến
-Điểm KHV tại tuyến xã trực thuộc các huyện trọng điểm đã được đoàn giám sát cho kiểm tra soi bộ lam mẫu đối với các chuyên trách điểm KHV, thực hiện soi trong thời gian quy định, kết quả soi đạt kết quả > 8/10 điểm, nhiều lam được cho là khó nhưng các kỹ thuật viên vẫn nhận ra rất nhanh. Song cũng có một số điểm KHV, xét nghiệm viên chưa có kinh nghiệm soi hoặc vừa mới được đào tạo nên vãn còn bỏ sót quá nhiều so với kết quả trong đáp án; một số xét nghiệm viên khác dù lâu năm trong nghề nhưng do chủ quan sự đối mặt với sốt rét thời gian qua ít dần đã khiến “lãng quên” khi đối với mặt hình ảnh KSTSR!
-Cơ sở hạ tầng tại các điểm kính về cơ bản đầy đủ, nhưng duy trì hoạt động chưa thường xuyên, có nhiều điểm KHV bỏ hoạt động lấy lam máu trong một thời gian rất dài, hoặc công tác lấy lam máu chủ động và thụ động chưa “tích cực” chưa đúng quy trình. Khi được hỏi nguyên nhân tại sao thì có nhiều yếu tố khách quan lẫn chủ quan. Một số đơn vị là trạm YTX đặt phòng soi kính của xã ra một phòng khác rất tối và ẩm mốc à sẽ không đảm bảo cho soi kính hiển vi sử dụng gương soi hoặc không bảo đảm cho chất lượng KHV khỏi ẩm, mốc và hỏng kính;
-Nhiều KHV đã bị hỏng một trong các thành phần của KHV như sa trượt, thấu kính, gương soi, ốc vi cấp, ốc đại cấp,…(khoảng 5% số KHV được kiểm tra có hỏng bộ phận);
-Hiện tại, hầu hết các đơn vị tuyến trạm y tế xã đều đã hư hỏng hoặc rách nát, hoặc không còn các tranh hình ảnh KSTSR (dạng Bench-Aids) treo hoặc dán trên tường hoặc để trên bàn soi kính hiển vi tiện cho việc so sánh, đối chiếu kết quả của các kỹ thuật viên soi kính để xác định và chẩn đoán sốt rét;
-Trong quá trình điều trị thì điểm KHV sẽ giúp ích rất nhiều cho hệ điều trị, song nhiều đơn vị chưa bao phủ vì chưa phải luôn đánh giá XN lam máu trước-trong-sau điều trị một cách đồng bộ;
-Kết quả xét nghiệm hầu như chưa có trường hợp nào mà xét nghiệm viên tuyến xã cho kết quả có thể phân liệt (mặc dù các lam này đoàn giám sát có soi lại tại xã và huyện cho thể phân liệt với mật độ lớn). Điều này sẽ rất nguy hiểm và không thể tiên lượng những ca bệnhchuyển nhanh từ sốt rét thường sang sốt rét ác tính và dẫn đến tử vong là khó lường. Kết quả xét nghiệm nên được khuyến khích trả lời kết quả định lượng bằng cách đếm MĐKSTSR/mL máu thay vì kết quả dấu (+) như trước đây. Điều này sẽ giúp các thầy thuốc điều trị tiên lượng và theo dõi diễn tiến điều trị một cách thấu đáo hơn;
-Hiếm thấy đơn vị trạm y tế xã nào trường hợp nào xử trí thuốc sốt rét với thuốc khác để giải quyết bệnh kèm (nhất là các bệnh nhân nhiễm trùng hô hấp và đường tiết niệu). Qua thực tế làm việc tại tuyến xã một thời gian dài, nhiều trường hợp có nhiễm trùng đi kèm với ca bệnh sốt rét không được quan tâm và cho thuốc, nên dù sai điều trị đủ liệu trình thuốc sốt rét, bệnh nhân vẫn còn sốt mà KSTSR đã sạch, khi đó nhiều CBYT tuyến xã kết luận không đáp ứng với điều trị và ngẫu nhiên lại cho liều thứ 2, thứ 3. Có trường hợp dùng đến 3-4 phác đồ trên một bệnh nhân trong khi ký sinh trùng sốt rét đã cắt mà bệnh nhiễm trùng khác vẫn tồn tại;
-Các lỗi sai của kiểm tra bộ lam mẫu ở đây là sót thể, sót chủng và đặc biệt chưa nhận ra thể phân liệt (S) của P. falciparum và P. vivax, hoặc nhầm vật thể lạ do trong quá trình làm lam tạo ra cho là KSTSR. Điều đặc biệt, trong gần 4 năm đi giám sát công tác chẩn đoán và điều trị, chưa thấy trường hợp nào tại các tuyến (tỉnh-huyện-xã) chẩn đoán trên lam máu là có P. malariae, trong khi gởi lam kiểm tra cũng như ghi nhận của nhiều đoàn nghiên cứu trung ương đóng tại điểm đã phát hiện và xác định lại có một tỷ lệ bệnh nhân nhiễm P. malariae. Điều này quan trọng vì phác đồ và liệu trình điều trị giữa P. malariae với các loài khác đã có ý nghĩa khác nhau;
-Phát hiện lam máu chủ động (ACD) tại thôn, buôn, làng chỉ mang tính đối phó theo chỉ tiêu lam máu giao từng tháng. Nhiều điểm kính hiển vi có nhưng không hoạt động mà chủ yếu lệ thuộc (đôi chỗ gần như 100%) vào test chẩn đoán nhanh (RDTs);
-Hầu hết các tuyến chưa thống nhất trong thuật ngữ chẩn đoán sốt rét (giữa kết quả xét nghiệm bên trong bệnh án và ghi nhận tổng kết bệnh án trước khi ra viện chuyển cho phòng kế hoạch tổng hợp), cần phải đối chiếu so sánh và thống nhất chung với phân loại của bảng phân loại bệnh tật quốc tế (ICD-10 phiên bản mới nhất);
-Trong năm 2007-2010, nhiều sai lầm xảy ra tại điểm KHV tuyến huyện và tỉnh khi nhận định và trả lời kết quả khi kết luận nhiễm phối hợp. Đặc biệt, trả lời kết quả nhiễm phối hợp P.falciparum và P. vivax đòi hỏi có mặt giao bào P. falciparum (!?). Thực tế lâm sàng và điều trị cũng như nghiên cứu tại thực địa cho thấy không nhất thiết như thế và chỉ có tỷ lệ dao động 10% mà thôi (Chẳng hạn, năm 2007, xét nghiệm điều trị 121 trường hợp (chỉ 16 trường hợp có giao bào); 2008: xét nghiệm điều trị 197 trường hợp (chỉ 37 ca có giao bào); năm 2009: xét nghiệm điều trị 247 trường hợp (chỉ 14 trường hợp có giao bào);
-Điểm kính hiển vi các BVĐK tư nhân hoạt động thường xuyên và bài bản, trong quá trình điều trị có làm xét nghiệm lam máu trước-trong-sau khi điều trị, kết quả làm lam máu xét nghiệm ký sinh tùng sốt rét tốt trả lời dưới 2 dạng định tính và định lượng nên sẽ giúp ích rất nhiều cho công tác theo dõi diễn biến điều trị cho bệnh nhân, đặc biệt trong giai đoạn hiện nay là KSTSR kháng thuốc rất phức tạp, nên theo dõi đáp ứng điều trị là cần thiết;
-Đánh giá sơ bộ về điểm KHV theo chuẩn của đoàn giám sát thì điểm KHV chỉ ở mức khá. Công tác lấy lam máu chủ động và thụ động có nhưng không thường xuyên, ngay cả bệnh nhân có sốt đến khám và điều trị, đôi khi không lấy lam; chuyên trách cho điểm kính vì không chỉ phụ trách mỗi chương trình sốt rét mà còn nhiều chương trình y tế quốc gia khác, thường xuyên đi tập huấn, học tập, ốm đau, sinh đẻ,…nên công tác XN đôi lúc không đảm bảo;
-Điểm cuối cùng cho các tuyến được kiểm tra chính là phần lớn số ca chẩn đoán sốt rét lâm sàng những bệnh nhân cũng chỉ được chỉ định làm xét nghiệm lam máu có 1 lần duy nhất rồi kết luận, rồi cho thuốc chứ không làm nhiều lần theo khuyến cáo.
Công tác gởi lam kiểm tra giữa các tuyến còn nhiều bất cập và chưa đầy đủ
-Phần lớn các điểm KHV hoạt động thường xuyên và đồng bộ. Ưu điểm lớn tại các tuyến về kiểm tra công tác soi lam kiểm tra cho phản hồi sớm từ tuyến tỉnh à huyện à xã nên sẽ điều chỉnh kịp thời về chuyên môn, tỷ lệ sai sót xã so với tuyến trên không đáng kể;
-Bên cạnh mặt tích cực, thì nhiều đơn vi không thực hiện hoặc thực hiện không đúng quy định công tác gởi lam kiểm tra giữa các đơn vị với nhau hoặc giữa các tuyến với nhau;
-Qua công tác giám sát thực tế cho thấy khâu gởi lam kiểm tra và tôn trọng ý kiến hoặc đồng thuận chuyên khoa lẫn nhau giữa các đơn vị có xét nghiệm KSTSR chưa đạt yêu cầu, đặc biệt là giữa bệnh viện đa khoa huyện và Trung tâm y tế dự phòng huyện hoặc giữa BVĐK tỉnh với TTPCSR/ TTYTDP khi thực hiện gám sát hay tham vấn bệnh án hồ sơ SRAT và TVSR cũng như kết quả soi lam giữa các bên;
Triển khai và ứng dụng test chẩn đoán nhanh phát hiện sốt rét
-Test chẩn đoán nhanh (RDTs) giúp phát hiện, chẩn đoán bệnh sốt rét đã được dùng tại Việt Nam từ những năm 1990, nhờ vào các Dự án quốc tế tài trợ và Dự án quốc gia PCSR cung cấp; nhất là trong thời gian qua với số lượng test rất lớn loại Paracheck P.f được cấp và sử dụng tại các tuyến đã giúp hệ thống y tế chẩn đoán sớm và điều trị kịp thời, cũng như hỗ trợ cho hệ thống điểm KHV trong bao phủ chương trình. Song đến gần cuối năm, các test này đã hết hạn sử dụng và nguồn cung cấp cạn kiệt. Đến đầu năm cuối năm 2010, được sự tài trợ của Dự án Quỹ toàn cầu PCSR Việt Nam, các test RDTs loại CareStart pLDH/HRP2 malaria combo test đã được phân bổ xuống các tuyến y tế của các tỉnh được hưởng DA Quỹ Toàn cầu;
-Trong thời gian chờ có các test nhanh cung cấp tiếp, thì một số đơn vị y tế cả tuyến tỉnh, huyện và bệnh viện đa khoa tư nhân đã chủ động mua nhiều loại test chẩn đoán sốt rét khác nhau đang lưu hành trên thị trường như SD-Malaria kit; ICT, Accurate test, Assure test (là các loại test phát hiện kháng nguyên KSTSR) là điều rất tốt và cần ủng hộ, khuyến cáo khi cơ sở đó tự bỏ kinh phí mua để phục vụ việc chăm sóc sức khỏe nhân dân. Bên cạnh đó, một số cơ sở lại mua về loại test phát hiện kháng thể để phục vụ chẩn đoán, điều này không phù hợp vì không có giá trị trong chẩn đoán bệnh, chỉ mang tính sàng lọc, nghiên cứu đáp ứng miễn dịch hoặc các cuộc điều tra dịch tễ học miễn dịch sẽ có giá trị hơn;
-Cách bảo quản của test cũng như ghi nhận kết quả chưa đúng khi dùng test Paracheck P.f tại tuyến xã. Các hộp test này thường xuyên bị đặt ở nơi phơi nhiễm trực tiếp với ánh sáng mặt trời, nơi khô và nóng làm cho quá trình bảo tồn hiệu dụng test khó đảm bảo và tuổi thọ của test sẽ bị rút ngắn (nhất là trong thời gian qua nhiệt độ môi trường của một số tỉnh, thành khu vực miền Trung - Tây Nguyên cao hơn 350C trong một thời gian dài). Kết quả của test nên được khuyên đọc trong vòng 15 phút chứ không nên đọc sau thời gian này vì sẽ cho các kết quả giả;
-Một số RDTs loại phát hiện HRP2 (như Paracheck P.f, Parasight F,…) không có giá trị trong đánh giá hiệu lực và kết quả điều trị của phác đồ thuốc sốt rét nhưng một số bác sĩ điều trị lại lấy đó làm tiêu chí đánh giá đáp ứng điều trị là không đúng vì bản thân kháng nguyên HRP2 khi KSTSR còn sống là còn và khi đã chết vẫn còn tồn lưu kháng nguyên nên vẫn còn dương tính trong khi KSTSR đã sạch à điều này sẽ không phù hợp khi đánh giá hiệu lực thuốc sốt rét);
-Việc sử dụng và bảo quản test chẩn đoán nhanh Paracheck P.f theo đúng quy trình, hết hạn sử dụng không còn dùng trong chẩn đoán tại cơ sở nữa (HSD: 08.2009); Hiện tại, những tháng cuối năm 2010, việc triển khai các test chẩn đoán nhanh tên thương mại là CareStart pLDH/HRP2 malaria Combo Test do ngân quỹ của Quỹ toàn cầu Phòng chống sốt rét cấp cho các tuyến của các đơn vị để phục vụ chẩn đoán và điều trị, song việc phiên giải kết quả của các cán bộ y tế tuyến cơ sở cần lưu ý (nhất là đọc vạch số 2), vì ngay cả phiên giải kết quả test các nhân viên y tế tuyến huyện, tuyến tỉnh và trung ương còn thắc mắc nhiều vấn đề còn bỏ ngõ và điểm yếu của test (huống hồ chi nếu test này đưa xuống dùng tận y tế thôn bản thì cần cân nhắc kỹ) để quyết định điều trị đúng phác đồ cũng như ghi nhận kết quả xét nghiệm sao cho phù hợp trước khi ghi vào báo cáo cuối tháng và quý.
-Các kết quả giữa lam giêm sa và kết quả test nhanh đôi khi khác biệt vì nhiều lẽ chứ không nên vội vàng test nhanh không hiệu quả. Chẳng hạn, lam máu dương tính nhưng tét nhanh lại âm tính hoặc ngược lại. Điều này về mặt khao học có thể giải thích hoặc là đa dạng kháng nguyên, nhất là P. falciparum, hoặc là nhầm trong nhìn nhận tư dưỡng trẻ P. falciparum và tư dưỡng trẻ P. vivax; hoặc ngấn máu giả trên que thử,…hoặc nhầm vật thể lạ do trong quá trình làm lam tạo ra cho là ký sinh trùng sốt rét (artifacts/artefacts), hoặc soi với số vi trường quá ít khi mật độ KSTSR quá thấp dưới ngưỡng phát hiện của KHV;
Chất lượng điều trị sốt rét tại các tuyến
Về công tác điều trị sốt rét
Việc chẩn đoán sốt rét tại các tuyến hầu hết các đơn vị đều làm tốt và đạt trên 95%. Song vẫn còn một số tồn tại:
-Qua xem xét và hồi cứu trên 1000 bệnh án điều trị tại các tuyến, kết quả xét nghiệm trả lời ghi trên giấy kết quả tại các tuyến (tỉnh, huyện và xã) mới dừng lại trả lời kết quả nhanh theo qui ước dấu (+) mà không trả lời theo MĐKSTSR/ ml máu. Điều này có giá trị trong sàng lọc và chẩn đoán ban đầu, nếu được các XNV nên soi định loại và đếm mật độ KSTSR để giúp thầy thuốc lâm sàng tiên lượng và theo dõi hiệu quả điều trị trên bệnh nhân đang nằm viện một cách thấu đáo (nhất là sốt rét ác tính, sốt rét trên cơ địa phụ nữ mang thai, trẻ em nhỏ, bệnh nhân có bệnh nền mạn tính như bệnh thận, gan, tim mạch, đái tháo đường, ung thư, viêm gan virus, sốt xuất huyết, cúm A/H1N1…Chẩn đoán sốt rét còn ghi nhận vào hồ sơ bệnh án còn rất sơ sài trong khâu khai thác bệnh sử và tiền sử bệnh. Rất nhiều bệnh án không hề ghi cân nặng bệnh nhân (điều này rất quan trọng về tính toán liều thuốc theo cân nặng tốt hơn là cho thuốc theo nhóm tuổi), cũng như một số vấn đề theo dõi trên bệnh nhân cũng chưa đầy đủ;
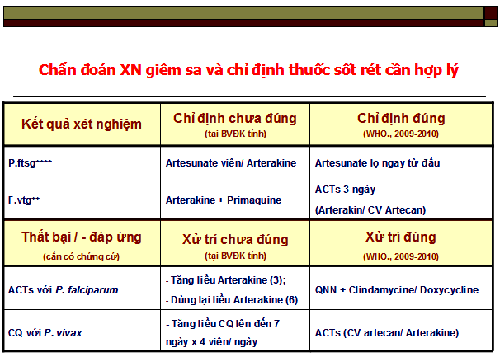 !important; !important; |
-Các tuyến điều trị đều tích cực dùng phác đồ điều trị thuốc sốt rét phối hợp (ACTs) cho những ca sốt rét do P.falciparum và một số ca sốt rét lâm sàng như Arterakine hoặc CV-Artecan, điều này phù hợp với khuyến cáo của WHO và giúp giảm áp lực thuốc à kháng Artesunate hoặc Artemisinine đơn trị liệu trước khi xảy ra tại các vùng sốt rét;
-Một số bệnh án còn khai thác bệnh sử quá sơ sài, chẩn đoán ra viện với các thuật ngữ chưa phù hợp với ICD-10 hoặc ICD-10 update giữa kết quả ghi bên trong và bên ngoài bệnh án như hoặc giữa tờ bệnh án bên trong và bên ngoài khi chẩn đoán ra viện khác, chẳng hạn bên trong ghi chẩn đoán ra viện là “SR do P.falciparum” nhưng bên ngoài bìa bệnh án ghi chẩn đoán ra viện lại là “sốt rét” (dễ nhầm và thông kê vào là sốt rét lâm sàng) trên nhiều bệnh án;
-Chẩn đoán các thể bệnh SRAT chưa đủ tiêu chuẩn vẫn đưa vào quy kết và xử trí như một trường hợp SRAT (chẳng hạn, phần lớn các bệnh nhân có sốt rét, khi xét nghiệm nước tiểu bằng máy tự động 10 thông số, hay có chỉ số Hb (+) thì tất cả trường hợp đó lại cho là sốt rét đái huyết cầu tố (SRĐHCT),…Dù có làm công thức máu toàn phần, song các bác sĩ phần lớn chỉ chú ý đến các thông số hồng cầu, tiểu cầu, hematocrite chứ hiếm khi xem toàn bộ thông số là có ý nghĩa gián tiếp và trực tiếp của hậu quả bệnh;
-Nhìn chung, điều trị tại các tuyến là đúng phác đồ và hướng dẫn cũng như quy định của Bộ Y tế, dùng thuốc điều trị thể vô tính bằng các phác đồ thuốc hiệu lực cao, thuốc điều trị tiệt căn và diệt giao bào chống lây lan đầy đủ. Song, một số cán bộ điều trị vẫn còn nhầm lẫn phác đồ điều trị sốt rét do P.vivax như cho thuốc Chloroquine 3 ngày 4 v: 4 v: 4 v, rồi sau đó cho Primaquine 2 viên/ ngày x 3 ngày (nhưng qui định 4 viên/ ngày x 10 ngày) hoặc dùng nhầm phác đồ CV-Artecan (4 v: 4 v : 2 v) trên 4 bệnh án; hoặc dùng thuốc Artesunate (lọ) không đúng chỉ định trong một số trường hợp sốt rét thường và gần 95% số ca lạm dụng thuốc Artesunate lọ hoặc tự ý dùng tăng liều 3 lọ Artesunate lọ trong ngày đầu tiên; hoặc đổi phác đồ từ Artesunate lọ sang dùng Quinine (3 ngày); hoặc sốt rét do P.vivax lại cho dùng Artesunate mà không có lý giải cụ thể. Các phác đồ sai thường rơi vào cán bộ điều trị mới chuyển về hoặc cán bộ làm rất lâu năm nhưng không cập nhật phác đồ mới theo từng giai đoạn cho phù hợp với tình hình đáp ứng thuốc của KSTSR;
-Nhiều trường hợp bệnh nhân sốt rét được các y bác sĩ điều trị không theo một phác đồ nào cụ thể mà chỉ dùng theo “phác đồ kinh nghiệm” trong một thời gian dài mà không có sự chấn chỉnh của tuyến trên giám sát, sử đổi. Trong hồ sơ bênh án có nhiều ca sốt rét có kèm theo kết quả xét nghiệm nước tiểu biểu hiện các chỉ điểm nhiễm trùng đường tiểu,…nhưng không thấy điều trị các ca nhiễm trùng đường tiểu kháng sinh và chống nhiễm khuẩn đi kèm, do đó khó theo dõi diễn tiến cắt sốt;
-Hiện nay, nhiều cơ sở điều trị vẫn còn dùng thuốc corticosteroides trong xử trí các ca SRATTN hoặc SRAT có đái huyết cầu tố; dùng liều thuốc acetaminophene quá liều trên cả bệnh nhi và người lớn; lúng túng trong khâu xử trí cơn giật trong SRATTN (nhất là khi dùng Diazepam và Phenobarbital);
-Đánh giá và ghi nhận các thông số chức năng sống giữa điều dưỡng và bác sĩ điều trị sai lệch đặc biệt trong các bệnh án SRAT và TVSR không thống nhất;
-Nhiều đơn vị, đặc biệt tuyến BV tỉnh hoặc thành phố gần đây (2010) có ghi nhận nhiều trường hợp cho là thất bại điều trị chưa đủ cơ sở kết luận (với các thuốc Artesunate lọ, CV artecan hay Arterakine). Song khi đoàn giám sát đến để kiểm tra lại hồ sơ bệnh án thì phần lớn chưa ghi nhận tình hình dung nạp thuốc của bệnh nhân, cân nặng của bệnh nhân hoặc tình trạng cắt lách của bênh nhân. Đề nghị trước khi kết luận, hoặc nghi ngờ ca bệnh thất bại điều trị, cần xác định có các yếu tố sau đây không:
[1] Khâu pha thuốc đạt chuẩn chưa,
[2] Chất lượng thuốc dùng cho bênh nhân,
[3] Đủ liều và liệu trình,
[4] Tính dung nạp thuốc trên bệnh nhân,
[5] Các bệnh lý đi kèm, nhất là trên hệ tiêu hóa,
[6] Bệnh nhân có khuyết tật hay đã bị cắt lách vì tai nạn hay bệnh về máu trước đó không?
-Trong điều trị sốt rét không nên quá coi trọng một vế, cần phải xem xét điều trị theo đúng một công thức: “Thuốc diệt thể vô tính có hiệu lực cao + thuốc chống tái phát / hoặc diệt giao bào chống lây lan”. Xem trọng vai trò “Điều trị = Điều dưỡng”; và “Điều trị đặc hiệu = Điều trị triệu chứng” để cho việc quản lý một ca bệnh sốt rét thấu đáo và đầy đủ hơn;
-Một số bệnh viện đa khoa tư nhân trong thời gian qua cũng tiếp nhận khá nhiều bệnh nhân điều trị sốt rét, giảm bớt gánh nặng cho hệ thống y tế nhà nước, khâu chẩn đoán và điều trị với các thuốc theo đúng phác đồ của Bộ Y tế, không lạm dụng thuốc Artesunate lọ như một số bệnh viện khác, chuyển viện kịp thời, đúng tuyến điều trị theo quy định của Bộ Y tế; tuy nhiên, việc sử dụng một số xét nghiệm test chẩn đoán nhanh và test EIA trong sốt rét nên thận trọng trong đánh giá hiệu quả điều trị một ca bệnh vì sự tồn lưu lâu dài của kháng nguyên HRP2;
-Chúng ta có thể dựa vào cấu trúc quản lý một ca bệnh sốt rét theo:
[1] Chẩn đoán phù hợp và kịp thời hoặc xác định sốt rét;
[2] Điều trị bằng thuốc đặc hiệu hoặc điều trị thử (pre-referral treatment) có thể chỉ định;
[3] Tư vấn chuyên môn và theo dõi bệnh nhân;
[4] Vấn đề liên quan đến chẩn đoán (chính sách, đảm bảo chất lượng thuốc);
[5] thuốc: cung cấp và quản lý, an toàn và hiệu lực điều trị;
[6] Bao phủ thuốc ACTs: từ “cái gì à làm thế nào?” và tiếp cận chiến lược chẩn đoán KSTSR sớm và điều trị ACTs;
[7] Thực hiện đủ các tuyến điều trị, kể cả YTTN;
[8] Cung cấp thuốc hiệu quả và hệ thống quản lý tại các tuyến;
[9] Cải thiện chất lượng chăm sóc và phân phối dịch vụ đúng tuyến;
[10] Giám sát thường quy tại các tuyến công tác chẩn đoán và điều trị.
2.2.2. Về công tác cấp thuốc tự điều trị
-Thuật ngữ cấp thuốc tự điều trị đã được vận dụng và triển khai dưới góc độ thực hành từ rất lau, riêng tại Việt Nam việc áp dụng thuật ngữ này đến nay hơn 5 năm; khái niệm thì hiểu đúng song thực hành vẫn còn sai khá nhiều, hoặc có đơn vị cố tình thực hành sai để giải quyết một lượng lớn thuốc sắp hết hạn sử dụng à con số báo cáo về số trường hợp cấp thuốc tự điều trị quá cao so với con số thực tế;
-Có nhiều tỉnh, tuyến xã đều nắm vững thuật ngữ “cấp thuốc tự điều trị” và thực hành đúng, tuy nhiên không phải trường hợp cấp thuốc tự điều trị nào cũng kiểm soát được, điều này dẫn đến khó kiểm soát và dùng thuốc không phù hợp hay không là vấn đề cần có những quy định rõ ràng đẻ tránh một số hậu quả về sau. Nhiều xã nắm được tình hình dân di biến động cũng như số dân di cư tự do nên cấp thuốc tự điều trị hiệu quả, song có nơi chưa thể;
-Một số nơi vẫn chưa nắm được hoặc chưa thống nhất khái niệm “cấp thuốc tự điều trị” và trường hợp đã được chẩn đoán sốt rét, thay vì đưa thuốc về nhà tự uống lại “bị” liệt kê là cấp thuốc tự điều trị là không đúng, đôi lúc hiểu nhầm sang cấp thuốc coh ca bệnh sốt rét lâm sàng,…à Thống kê báo cáo giữa số CTTĐT và số ca SRLS nhầm lẫn;
-Tiếc thay, một số cán bộ tuyến trên không nắm chuyên môn hoặc không nghĩ đến trách nhiệm khi đi chỉ đạo thấy một lượng thuốc sốt rét còn tồn nhiều “sợ” quá hạn, khuyên tuyến xã nên tăng cường cấp tự điều trị à thiết nghĩ đây là điều không nên vì dẫn đến quá trình tăng áp lực thuốc à kháng thuốc xảy ra không xa.
Công tác dược - thuốc sốt rét tại các tuyến
-Trong 2 năm 2006 và 2007, đoàn giám sát đã gặp khá nhiều đơn bị tồn thuốc quá hạn sử dụng chư làm thủ tục thanh toán với tuyến trên. Từ 2008-2010, hhông có cơ sở y tế nào để thuốc quá hạn sử dụng (HSD) nhưng vẫn còn để thuốc sốt rét không đúng nơi quy định, để trộn lẫn với một số thuốc chương trình y tế khác như lao và phong. Song nhìn chung đã thấy việc giám sát và nhắc nhở đã có hiệu quả và cải thiện nhiều;
-Các tuyến thường xuyên lập dự trù và nhận đủ cơ số thuốc sốt rét cho đơn vị (thuốc viên và thuốc tiêm, riêng thuốc primaquine mới nhận và cấp về các tuyến trong tháng 11/2009 vì có một thời gian hết thuốc này chưa mua kịp). Bệnh cạnh đó, nhiều trạm y tế xã, nhất là các xã gần Trung tâm hay gần bệnh viện đa khoa huyện chủ quan không cần nhận thuốc (kể cả thuốc artesunate lọ) và cho rằng có ca sốt rét là chuyển thẳng qua huyện luôn (!), sẽ rất nguy hiểm vì trong trường hợp cấp cứu sốt rét ác tính thì xử trí thế nào. Ngay cả BVĐK huyện cũng có thời gian không còn thuốc artesunate (AS) và chloroquine (CQ) tại kho vì chưa đi nhận kịp (?);
-Nhiều tỉnh và huyện đồng thời cùng lúc có 2 nguồn thuốc sốt rét loại artesunate viên của Chương trình QGPCSR và của Chương trình bão lụt cấp hỗ trợ nên khó quản lý và làm thế nào chấm dứt việc không dùng artesunate đơn trị liệu vẫn còn nhiều bất cập tại các tuyến điều trị;
-Song song, công tác giám sát đoàn còn có thu thập mẫu thuốc sốt rét ngoài thị trường để đánh giá chất lượng, ghi nhận cho biết có nhiều thuốc của CT QGPCSR đưa ra bán bên ngoài song hành với thuốc artesunate viên đơn trị liệu tại các quầy dược tư nhân và nhà nước;
-Số sách, tài liệu ghi chép và các báo cáo liên quan đến chương trình phòng chống sốt rét (sổ A7 và A4) ghi chép lại đầy đủ, rõ ràng từng mục và đúng qui định và hướng dẫn. Song vẫn còn nhầm lẫn giữa 2 mục sốt rét lâm sàng và ca cấp thuốc tự diều trị;
Một số điểm đã tiến hành và trao đổi trong khi giám sát
-Lồng ghép trong các đợt công tác giám sát chẩn đoán và điều trị cũng như công tác dược sốt rét, đoàn cũng đã chỉ ra các điểm chưa phù hợp trong chẩn đoán và điều trị, chia sẻ kinh nghiệm và cập nhật một số thông tin mới về chẩn đoán và điều trị sốt rét.
-Tổ chức và dành thời gian gặp các cán bộ y tế liên quan (khoa HSCC, khoa nội, khoa truyền nhiễm/nhiệt đới, khoa xét nghiệm và lãnh đạo bệnh viện) để trao đổi các vấn đề liên quan một cách cụ thể;
-Đặc biệt quan tâm đến bình một số bệnh án không đáp ứng điều trị, bệnh án trên bệnh nhân tiêu chảy nặng, nhiễm HIV/AIDS và suy giảm miễn dịch,…
Qua khảo sát và đánh giá, hồi cứu các hồ sơ bệnh án điều trị và đánh giá công tác xét nghiệm, hoạt động điểm KHV trong phòng chống sốt rét, rút ra một số đề nghị sau:
Về công tác lấy lam máu thụ động, chủ động và công tác phát hiện, chẩn đoán sốt rét:
-Chỉ định xét nghiệm sàng lọc để phát hiện và chẩn đoán sốt rét nên bao phủ, kể cả phát hiện thụ động và chủ động (ACD và PCD), nhất là ca bệnh có KSTSR dương tính hay SRLS nên làm nhiều lần đề theo dõi diễn tiến bệnh cắt KSTSR cũng như xác định ca bệnh chính xác;
-Có lớp đào tạo hoặc tập huấn lại cho mạng lưới điểm kính hiển vi, nhất là nhắc nhở và chỉ ra một số trường hợp có thể phân liệt để đánh giá tốt hơn cho các nhà điều trị;
-Tập huấn và đào tạo và đào tạo lại cho các cán bộ y tế, nhất là chuyên trách về công tác chẩn đoán KSTSR, đặc biệt chẩn đoán xét nghiệm KHV, nên chú trọng đến khâu chuyển đổi trả lời kết quả thành dưới dạng mật độ KSTSR/ mL là tốt nhất thay vì qui ước dấu (+), có sự hỗ trợ của Trung tâm Phòng chống SR-KST-CT và Trung tâm Y tế dự phòng tỉnh, hoặc có sự trợ giúp của Viện Sốt rét KST-CT Quy Nhơn;
-Cần có kế hoạch và kinh phí để thay đổi, bổ sung, sữa chữa các thành phần KHV bị hỏng và đào tạo nhân lực khác thay thế nhằm duy trì hoạt động điểm kính thường xuyên;
-Chương trình Quốc gia PCSR trích một phần kinh phí để in lại tranh Atlas về hình thể KSTSR để cung cấp cho các điểm kính hiển vi để dễ dàng trong thực hành soi KSTSR, nhất là hỗ trợ cần thiết cho một số cán bộ mới ra trường hoặc vừa chuyển sang chuyên trách sốt rét;
-Việc chủ động mua các loại test chẩn đoán nhanh (RDTs) hiện đang có mặt trên thị trường (SD - Malaria kit, Sero-check Malaria, Malaria test, Accurate test, Assure test,…) là điều đáng khích lệ à song các tuyến cần chú ý loại kháng nguyên đích mà chúng ta cần phát hiện, cũng như không nên mua các loại test phát hiện kháng thể (vì chỉ phù hợp dùng điều tra và nghiên cứu dịch tễ học, miễn dịch,…). Thận trọng khi đánh giá hiệu dụng của test với kết quả điều trị, nhất là các trường hợp sốt kéo dài đi kèm với một bệnh nhiễm trùng ngoài sốt rét. Do đó, tất cả test RDTs phát hiện kháng nguyên loại HRP2 không có giá trị trong theo dõi đánh giá hiệu lực thuốc sốt rét. Dù test RDTs nào đi chăng nữa, xét nghiệm giêm sa luôn luôn được xem là chuẩn vàng trong phát hiện, chẩn đoán, theo dõi điều trị;
-Không nên lạm dụng sử dụng test RDTs khi đã sẵn có hoạt động của KHV gây lãng phí và tốn kém vô ích. Cần cân nhắc “chi phí – hiệu quả” khi chọn RDTs để mua, việc thu phí hay không test RDTs (tự mua) tùy thuộc vào cơ chế của mỗi tỉnh. Riêng test của CT QGPCSR và Quỹ Toàn cầu phải miễn phí hoàn toàn. Khâu bảo quản test cũng nên chú trọng và đòi hỏi nơi có nhiệt độ 2 - 300C);
-Các đoàn giám sát từ tuyến trên công tác chẩn đoán, điều trị và dược nên có đủ thành phần và cán bộ phải có chuyên môn, đúng chuyên ngành thật sự để giám sát, chỉ đạo và chỉnh đốn phù hợp với chuyên môn sai sót của tuyến dưới. Không nên “đại khái” đi giám sát càng nhiều điểm cho có là không nên;
-Ngoài ra, các đợt công tác giám sát biết rằng thời gian không nhiều, do đó nên áp dung biện pháp “cầm tay chỉ việc” và tập huấn tại chỗ là hiệu quả nhất, chứ không nên xem xét qua loa các giấy tờ sổ sách một cách không phải lý thuyết cũng không phải là thực hành;
-Công tác lấy lam và XN KHV trong thời gian đến cần phân bổ đều và có kế hoạch đào tạo cho nhân lực về xét nghiệm thay thế hoặc đảm trách trong thời gian chuyên trách KHV đi vắng. Phải lấy lam cho tất cả đối tượng đến trạm có biểu hiện sốt rét hoặc triệu chứng giả cúm (100%) chứ không nên dựa vào số lam qua các đợt điều tra dịch tễ hoặc lấy lam định kỳ theo chỉ tiêu đề ra sẽ không xác thực và không có ý nghĩa mà chỉ mang tính đối phó;
-Các tuyến và các cơ quan y tế cần tôn trọng kiến thức, kinh nghiệm và thông tin về lĩnh vực sốt rét, ký sinh trùng chuyên khoa cũng như XN đa khoa của các bên mà tham gia đầy đủ các khóa tập huấn; Viện Sốt rét KST- CT Quy Nhơn cần hỗ trợ nhân lực trong các khóa tập huấn như thế để đảm bảo chất lượng và giải quyết các điều còn tranh luận giữa các tuyến để kiến thức đào tạo chuyển tải thấu đáo hơn;
-Tại các vùng lưu hành sốt rét có thể có cả bệnh bệnh sốt mò, sốt do Leptospirose cũng nên đặc vấn đề chẩn đoán gián biệt với sốt rét trong vùng, đặc biệt vào mùa thu hoạch tại rẫy, nương;
-Cần phải đối chiếu so sánh và thống nhất chung với phân loại của bảng phân loại bệnh tật quốc tế (ICD-10 phiên bản mới nhất);
-Trước khi kết luận hiệu dụng của test RDTs, cần xác định:
+Hạn dùng của test đúng, các thành phần của kit?
+Điều kiện bảo quản đúng?
+Quy trình thực hiện test, thời gian đọc;
+Chất lượng test RDTs (bong màng, cứng que, không mao dẫn do dung dịch đệm)
Về công tác điều trị và cấp thuốc tự điều trị sốt rét
-Tiếp tục duy trì các ưu điểm trong thực hành lâm sàng và chỉ định xét nghiệm lam máu (trước-trong và sau khi điều trị) một ca bệnh sốt rét. Cần tuan thủ phác đồ theo hướng dãn chẩn đoán và điều trị của Bộ Y tế 2009;
-Hiện nay chúng ta không còn dùng phác đồ artesunate đơn trị liệu, chuyển sang dùng phác đồ thuốc phối hợp là chính (ACTs) nếu không theo dõi diễn tiến như thế có thể bỏ sót những ca có chỉ điểm giảm nhạy hoặc kháng artemisinin và dẫn chất (đến ngày thứ 4 điều trị mà bệnh nhân vẫn còn KSTSR trong máu xem như một chỉ điểm nghi ngờ kháng và cần làm thêm một số kỹ thuật khẳng định khác);
-Cần sửa chữa và thực hành lâm sàng điều trị sốt rét theo đúng phác đồ của Bộ Y tế khi sốt rét xác định là do P.falciparum và P.vivax về các thuốc CV Artecan, Chloroquine hay Primaquine, không tự ý chuyển đổi phác đồ theo “kinh nghiệm điều trị” của mỗi cá nhân thầy thuốc lâm sàng. Không nên lạm dụng nhiều thuốc Artesunate (dạng tiêm) vì artesunate lọ cũng là dạng thuốc đơn trị liệu, chỉ định dùng thận trọng và khi thật cần thiết, chú ý liều aartesunate tiêm và thời điểm chỉ định nên tuân thủ theo phác đồ mới 2009;
-Các cán bộ y tế đi tập huấn về Hướng dẫn chẩn đoán và điều trị theo phác đồ mới từng thời điểm nên về báo cáo và trình bày lại cho toàn bệnh viện, hoặc các y, bác sĩ điều trị đồng thời cho photocopy dán tại các khoa phòng điều trị để các đồng nghiệp nắm rõ phác đồ dùng thuốc sốt rét an toàn, hợp lý. Thực hiện công tác chẩn đoán và điều trị một ca bệnh sốt rét theo HD của Bộ Y tế;
-Giải thích thuật ngữ “cấp thuốc tự điều trị” đúng tình huống, cần phân biệt với cho thuốc về nhà điều tri. Cấp thuốc tự điều trị nên có khâu kiểm soát (nếu có thể).
-Ghi nhận thất bại điều trị phải dựa vào cơ sở khoa học (đặc biệt Artesunate lọ, CV-Artecan, Arterakine). Trước khi kết luận, hoặc nghi ngờ thất bại hoặc kháng trị, cần xác định:
+Khâu pha thuốc AS đúng?
+Chất lượng thuốc dùng ?
+Đủ liều và liệu trình, tránh dưới liều điều trị ?
+Tính dung nạp thuốc từ bệnh nhân.
Công tác quản lý dược liên quan đến sốt rét
-Thường xuyên kiểm tra việc nhận, phân phối và sử dụng thuốc, cũng như khâu bảo quản và sử dụng thuốc hợp lý, không để thuốc quá hạn sử dụng; cần có một quy trình xử lý thuốc quá hạn cho các tuyến thực hiện tốt;
-Các trạm y tế xã, BVĐK huyện, BVĐK tỉnh luôn luôn chú ý và có dự trù thuốc sốt rét đủ cơ số và chủng loại thuốc. Cần tăng cường công tác dược, luôn luôn có đủ một cơ số thuốc sốt rét thiết yếu trong tủ và cần khuyến khích sử dụng các phác đồ điều trị bằng thuốc ACTs, thay vì dùng phác đồ đơn trị liệu Artesunate như trước đây à tránh tăng áp lực thuốc à dẫn đến kháng thuốc;
-Tuyến trên cũng nên xem xét yêu cầu dùng thuốc tuyến dưới, thường xuyên kiểm tra cơ số thuốc có tại y tế cơ sở cũng như cấp và đánh giá hiệu dụng test nhanh và hướng dẫn sử dụng bảo quản đúng quy cách. Công tác giám sát của tuyến trên nên tập trung giải quyết và điều chỉnh các tồn tại chưa làm được trong khuôn khổ thời gian cho phép, có thể lồng ghép các đợt giám sát là tập huấn theo cách “cầm tay chỉ việc” cho các cán bộ y tế tuyến dưới, nhất là tuyến xã.
Thời gian đến cần tập trung công tác PCSR cho nhóm dân di biến động, dân lao động tại các điểm đã và đang có các công trình thủy điện vận hành và thi công, hoặc nhóm lao động đang làm tại khu vực biên giới, công nhân đang thi công tại các công trình thủy điện, thủy lợi, các vùng trọng điểm sốt rét. Cần đẩy mạnh công tác TTGDSK cho các vùng này về phòng chống vector, như nằm màn và sử dụng màn tẩm hợp lý. Làm thế nào mọi người dân đều có thể tiếp cận sớm và đầy đủ chương trình PCSR là việc cần làm nhất trong thời gian này.